





Veja alguns dos temas que abordaremos:
-
Intoxicação por ibuprofeno
( TOQUE AQUI ) -
Intoxicação por permetrinas
( TOQUE AQUI ) -
Maneio de golpe de calor
( TOQUE AQUI ) -
Hipercalémia
( EM BREVE ) -
Maneio de síndrome urológico felino
( EM BREVE ) -
Intoxicação por paracetamol
( EM BREVE ) -
Intoxicação por dicumarínicos
( EM BREVE ) -
Intoxicação por organofosforados
( EM BREVE ) -
Choque hipovolêmico
( EM BREVE ) -
Ressuscitação cardiopulmonar
( EM BREVE ) -
Choque séptico
( EM BREVE ) -
Trauma crânio-encefálico
( EM BREVE ) -
Intoxicação por metaldeído (“veneno dos caracóis”)
( EM BREVE ) -
Maneio de insuficiência cardíaca
( EM BREVE ) -
Cetoacidose diabética
( EM BREVE ) -
Choque anafilático
( EM BREVE ) -
Intoxicação por paraquat e diquat
( EM BREVE ) -
Trauma espinal
( EM BREVE )
Intoxicação por ibuprofeno💊
Sinais clínicos
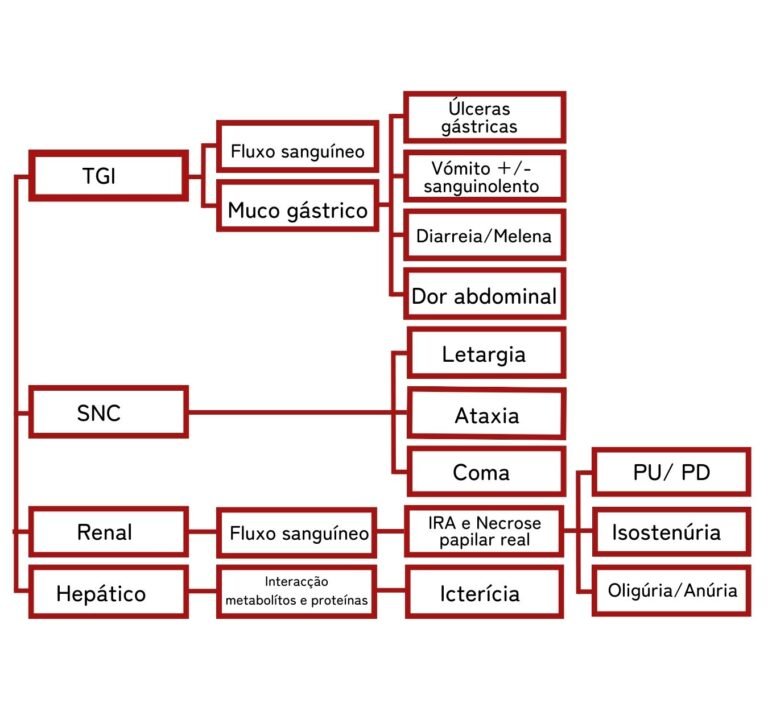
Diagnóstico
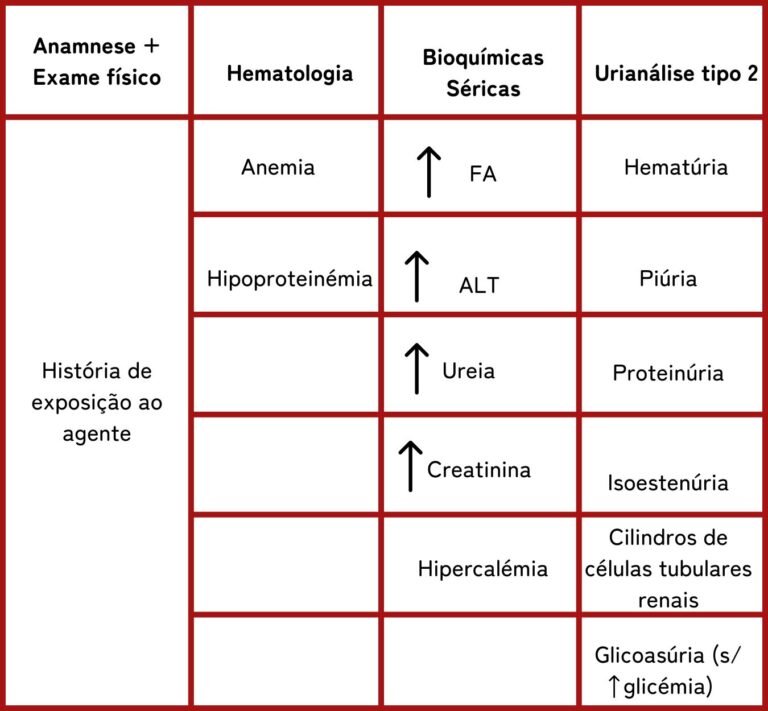
Tratamento
Diagnóstico

Intoxicação por permetrinas💊
Sinais clínicos
Os primeiros sintomas surgem normalmente 1 a 3 horas após o contacto com o agente tóxico. Os seguintes sinais clínicos são apresentados do menos frequente para o mais frequente:
- Dispneia e cianose
- Retenção urinária
- Taquipneia
- Alucinações
- Epífora
- Alopecia
- Cabeça inclinada
- Paragem respiratória
- Cegueira temporária
- Diarreia
- Arritmias cardíacas
- Ansiedade
- Hipotermia
- Desorientação
- Letargia
- Vómitos
- Taquicardia
- Hipertermia
- Midríase
- Ataxia
- Hipersiália
- Tremores, espasmos e convulsões
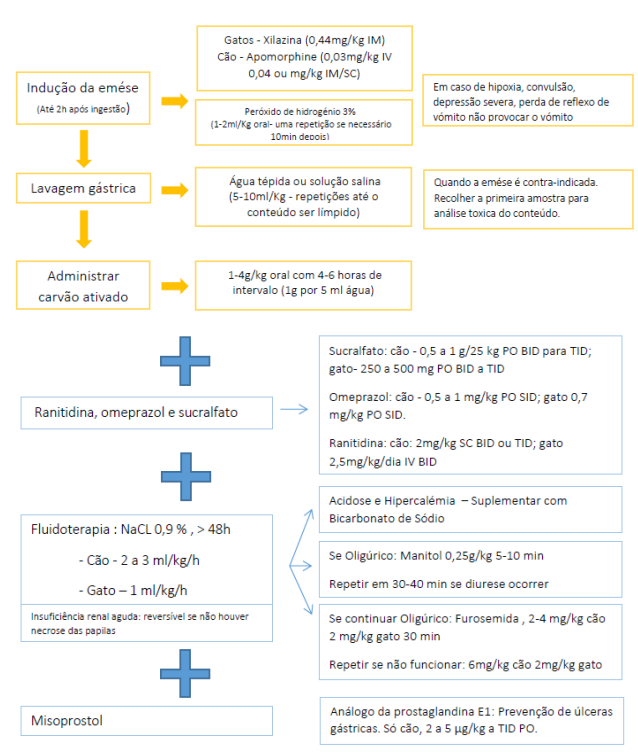
Tratamento
Não existe um antídoto específico para as permetrinas, sendo o tratamento essencialmente de suporte.
As benzodiazepinas como o diazepam, na dose de 0,5 – 1 mg/kg IV, podem ser usadas para controlar o aumento da atividade muscular.
Em casos mais severos, as benzodiazepinas são ineficazes no controlo das convulsões.
Como alternativa, recomenda-se o uso de barbitúricos, como o pentobarbital, na dose de 3 – 15 mg/kg IV, ou fenobarbital em bólus, na dose de 2 – 5 mg/kg IV, repetido até duas vezes, com intervalos de 20 minutos.
O metocarbamol é um relaxante muscular esquelético de ação central, que pode ser usado quando a terapêutica com barbitúricos se mostra ineficaz.
A dose recomendada para controlar as convulsões é de 55 – 220 mg/kg PO.
A combinação deste depressor do Sistema Nervoso Central com o diazepam pode ser útil no controlo das convulsões refratárias.
Na ausência de convulsões e tremores, o gato deve ser lavado com água morna e sabão de forma a remover a permetrina.
Em gatos a administração intravenosa de emulsões lipídicas tem tido sucesso terapêutico
(20% Intralipid® 0.25 mL/kg/min durante uma hora).
Deve ser monitorizada a temperatura corporal e administrar fluidos por via intravenosa, de forma a proteger os rins da mioglobinúria resultante das lesões musculares.






Maneio de golpe de calor 🔥
O golpe de calor é caracterizado por uma hipertermia extrema – temperatura corporal acima dos 40ºC, sendo considerada uma emergência médica.
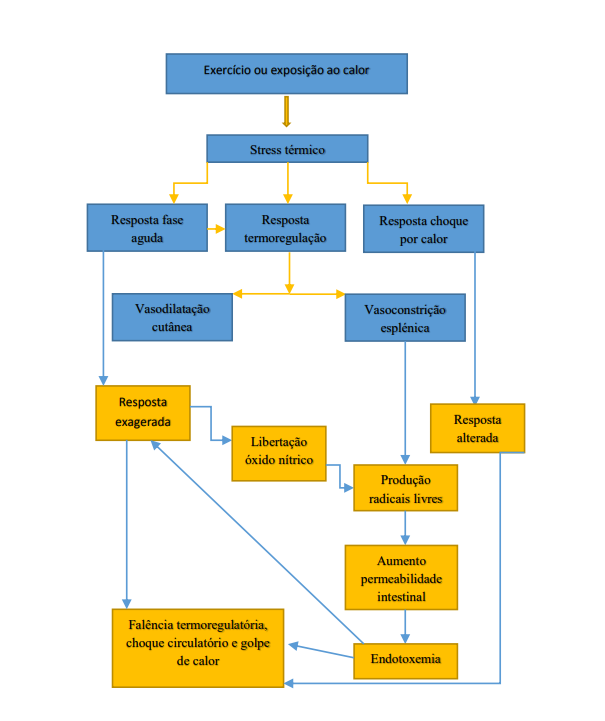
A Figura abaixo apresenta causas que concorrem para a ocorrência de golpe de calor.

Esta condição ocorre mais frequentemente em cães do que em gatos, sendo que raças braquicefálicas, animais obesos, cães com paralisia laríngea e animais geriátricos com doença cardiovascular têm uma maior predisposição.
Fisiopatologia
O golpe de calor está associado com uma resposta inflamatória sistémica (SIRS – Systemic Inflammatory Response Syndrome) levando a falência multiorgânica (MODS – multiple organ
dysfunction syndrom) – complicação mais grave e pode desenvolver-se secundário a colapso circulatório, encefalopatia, falha renal aguda, coagulação intravascular disseminas (CID), rabdomiólise, lesão do miocárdio, falha hepática, isquémia ou enfarte intestinal, dispneia aguda e disfunção endotelial.
Devido à vasoconstrição renal e esplénica e vasodilatação periférica, inicialmente estes pacientes vão ter um aumento do output cardíaco e diminuição da resistência vascular sistémica.
Esta resposta é protetora na medida que previne o aumento da temperatura corporal.
À medida que este processo avança, ocorre vasodilatação esplénica que, combinada com a vasodilatação periférica, leva a uma diminuição do volume de plasma circulante resultando
numa diminuição do output cardíaco e falha dos mecanismos de dissipação do calor.
Diáteses hemorrágicas e formação de microtrombos são comuns resultando muitas vezes em CID.
A coagulação e fibrinólise ocorrem precocemente neste processo, provavelmente devido a lesão térmica direta do endotélio, ativação dos fatores extrínsecos de coagulação e ativação dos
monócitos/macrófagos.
O excesso de fibrina leva a uma disfunção múltipla dos órgãos e
desenvolvem-se hemorragias assim que os fatores de coagulação são consumidos.
Veja o resumo do assunto na figura abaixo
Diagnóstico
• História Clínica (Essencial)
– Exercício excessivo
– Confinamento pouco ventilado e húmido
– Exposição a altas temperaturas
• Sinais Clínicos
– Hipo-, normo-, hipertermia (<37,7ºC até >41,5ºC)
– Taquicardia ou bradicardia dependendo do estadio do choque
– Depressão profunda
– Pulso hiperdinâmico a fraco
– TRC normal ou aumentado
– Ataxia, convulsões, coma
– Petéquias, equimoses nas mucosas
– Diarreia com sangue
– Se CID: hemoptise, hematémese e hematoquézia.
• Achados Laboratoriais
– Hematócrito, proteínas totais e esquizócitos (CID)
– ALT, Bilirrubina, BUN, Creatinina séricas
– Hipoglicémia no momento da consulta (mau prognóstico: mortalidade)
– Provas de coagulação: TP, TTPA, TCA, PDF.
Tratamento
1.SHOCK
Se não houver Shock passar a arrefecimento
Sinais clínicos
✅ Estado mental deprimido
✅ Mucosas pálidas
✅ TRC > 2 segundos
✅ FC > 100 bpm em raças grandes e > 160 bpm em raças pequenas
✅ FR > 40 rpm
✅ Ausência de pulso ou pulso fraco
✅ Pressão sistólica < 90 mmH
Tratamento inicial
✅ Conferir o suporte básico de vida (ABC – airway, breathing and circulation)
✅Realizar oxigenoterapia (evitar jaulas de oxigenação devido a tendência para aquecimento)
✅ Realizar fluidoterapia com cristalóides equilibrados IV
✅ Taxas de shock: 60-90 mL/Kg/h em cães, 45-60 mL/Kg/h em gatos
✅ Eliminar a causa primária de shock e tratar complicações
2.ARREFECIMENTO
– Começar o processo de arrefecimento externo: usar todos os mecanismos de dissipação física do calor, tais como, condução, evaporação, convecção e radiação:
- Imersão em água tépida;
- Humedecer o animal com água tépida em toalha ou molhar diretamente (caso
seja usado álcool, usar com cuidado devido a perigo de náusea para o animal e
potencial inflamatório);
- Usar ventoinhas que aumentem a circulação de ar;
- Não aplicar gelo nem água extremamente gelada durante o arrefecimento de grandes áreas por causar vasoconstrição periférica que dificulta a perda decalor;
- Uso de gelo apenas sobre os grandes vasos superficiais, como por exemplo jugular ou femoral